Cuidar los pies de los diabéticos
Actualizado el , validado por la dirección médica.
Tanto la diabetes de tipo 1 como la de tipo 2 pueden causar síntomas y afecciones cutáneas. Los pies de los diabéticos no se libran¹. ¿Qué le ocurre a la piel de los diabéticos? ¿Y, en particular, a los pies? ¿Cuáles son las causas? ¿Cuáles son las complicaciones? ¿Cómo cuidarse los pies cuando se tiene diabetes?
- 82
de los pacientes diabéticos sufren xerosis en los pies1
- 3 veces más
lesiones en los pies de un paciente diabético2
- https://medlineplus.gov/diabeticfoot.html
- A Lechner, M Akdeniz et al. : Comparing skin characteristics and molecular markers of xerotic foot skin between diabetic and non-diabetic subjects: An exploratory study; Journal of Tissue Viability; 28(4): 200-209

Contenido
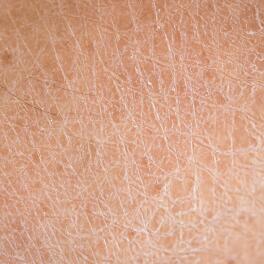
Xerosis en diabéticos
Los trastornos cutáneos son frecuentes en pacientes con diabetes de tipo 1 y 22. Las personas con altos niveles de azúcar en sangre tienen 1,5 veces más problemas de piel que las que tienen niveles normales de azúcar en sangre3. Entre los problemas más comunes se encuentra la xerosis diabética,4 que se define como una afección de la piel seca5. Esto último se explica en parte por una disminución del funcionamiento de las glándulas que producen el sudor. Esto hace que la piel se vuelva más seca y frágil6. La xerosis es la manifestación más precoz y frecuente de la diabetes y afecta principalmente a la zona de las espinillas y los pies7,8.
Si no se diagnostican y tratan los trastornos cutáneos, incluida la xerosis, en una fase temprana, pueden aparecer grietas o fisuras abiertas, que son susceptibles de infecciones, especialmente bacterianas y fúngicas2.
Los problemas en los pies son frecuentes en los pacientes diabéticos. Se producen con el tiempo, especialmente cuando la hiperglucemia no se controla adecuadamente9. La xerosis del pie, con o sin grietas o fisuras, se observa en el 82 % de los pacientes diabéticos9. Además, un estudio demostró que la piel de un paciente diabético presenta, de media, tres veces más lesiones en los pies que la de un paciente no diabético10.
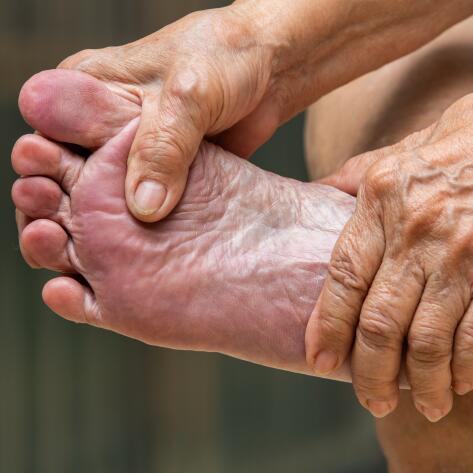
Más allá del problema de la xerosis, la hiperglucemia debida a la diabetes tiene otras consecuencias fisiológicas11,12:
- Neuropatía diabética, que es una lesión de las fibras nerviosas. Cuando se ven afectados los nervios sensoriales, es decir, los que transmiten información sensorial como el tacto, el calor o el dolor, se produce una disminución de la sensibilidad. Este síntoma comienza en los pies y luego se desplaza gradualmente hacia arriba. Esto significa que el dolor ya no puede desempeñar su papel de alerta y aumenta el riesgo de que la herida se sobreinfecte.
- Arteriopatía diabética, que es una enfermedad de las arterias. La hiperglucemia favorece la formación de depósitos de colesterol en las paredes arteriales, lo que se conoce como placas de ateroma. Esto reduce el diámetro de las arterias y, por tanto, el flujo sanguíneo. La arteriopatía de las extremidades inferiores se produce cuando se ven afectadas las piernas. El riego sanguíneo de los pies disminuye y esto aumenta el riesgo de ulceración, disminuye la cicatrización y reduce la afluencia de glóbulos blancos implicados en la respuesta inmunitaria para combatir posibles infecciones.
La combinación de piel seca, pérdida de sensibilidad y mala circulación aumenta el riesgo de infecciones en los pies de los diabéticos. La principal complicación que puede observarse se denomina pie diabético. Se define como la destrucción del tejido del pie13. Si no se trata, la herida puede infectarse con microorganismos, tener dificultades para cicatrizar y acabar en amputación si se produce gangrena. Se calcula que el 10 % de los diabéticos corre riesgo de amputación.
También se cree que la mayoría de estas amputaciones podrían evitarse, principalmente mediante una mejor prevención y unos cuidados diarios más adecuados6.
¿Cómo minimizar el riesgo de infecciones en los pies de los diabéticos?
Afortunadamente, la gestión de la diabetes ha mejorado considerablemente y los tratamientos actuales permiten a los pacientes controlar mejor su enfermedad. El número de amputaciones debidas a la diabetes ha disminuido considerablemente14.
Además de seguir las normas dietéticas y los tratamientos de la diabetes, es esencial que los diabéticos presten especial atención a sus pies todos los días. Se pueden poner en práctica hábitos sencillos para limitar el riesgo de infección15:
- Lavar los pies a diario con un jabón suave. Secarlos meticulosamente, centrándose en el espacio entre los dedos. Se recomienda evitar remojar los pies durante más de 10 minutos y evitar el agua demasiado caliente.
- Combate la xerosis hidratándote al menos una vez al día con una crema adecuada. Esto evitará o reducirá la formación de callosidades y grietas que pueden ser la causa de sobreinfecciones.
- Las uñas también deben estar bien cuidadas. Utilizar una lima de uñas en lugar de tijeras o cortaúñas para evitar lesiones. Las uñas no deben ser más cortas que la punta del dedo, para que puedan cumplir su función protectora en caso de impacto.
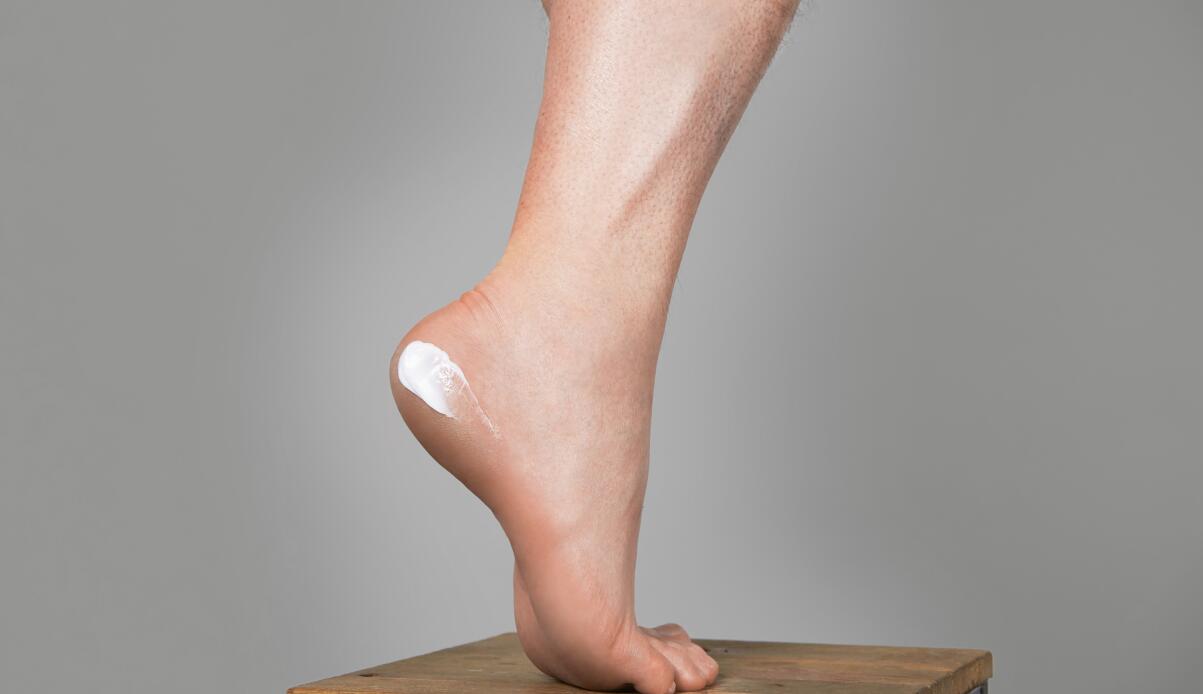
- Los callos y callosidades deben vigilarse cuidadosamente y tratarse con suavidad. En caso de duda, consultar a un pedicurista.
- Es preferible llevar calcetines de algodón o calcetines de un material suave que evite la maceración y el roce. Si hay problemas circulatorios, optar por calcetines o medias de compresión.
- Cambiar la elección de calzado: deben ser cerrados para proteger al máximo la parte delantera del pie, anchos en la puntera y sin costuras en las zonas sensibles del pie. Existen gamas de calzado específicas para diabéticos.
- Es importante examinarse los pies a diario, aunque no haya síntomas. Esto garantiza que no haya heridas (aunque sean pequeñas), hongos, ampollas ni nada por el estilo.
- Por último, los diabéticos deben revisarse los pies al menos una vez al año en el médico. Además de buscar heridas, el médico realizará un examen y evaluará la sensibilidad de pies y piernas, los reflejos y la fuerza muscular.
En caso de duda, consulta a un médico lo antes posible para detectar cualquier complicación oculta11.
NUESTRAS PRINCIPALES RECOMENDACIONES PARA PREVENIR EL RIESGO DE INFECCIONES DE LOS PIES DE LOS DIABÉTICOS
Hidratar la piel una vez al día
Limarse las uñas con regularidad
¿Conoces la eficacia de DEXERYL en el tratamiento de tu enfermedad?
DEXERYL proporciona a los pacientes estudios clínicos probados.
DEXERYL: un aliado para el cuidado del pie diabético
La higiene y el cuidado meticulosos de los pies de los diabéticos son esenciales para evitar el riesgo de infecciones y complicaciones.

DEXERYL Crema emoliente
Dexeryl Crema emoliente puede utilizarse para proteger la piel y tratar los signos y síntomas de la piel seca, en particular la piel seca de los pacientes diabéticos.

DEXERYL Crema Emoliente Crema de protección cutánea destinada al tratamiento de los signos y síntomas de la sequedad de piel (xerosis) en particular en varias afecciones cutáneas (tales como dermatitis atópica, ictiosis...) y eritema inducido por radioterapia. No aplicar sobre las heridas, mucosas o en los ojos. Producto sanitario CPSP23215CAT. Este producto cumple con la legislación de producto sanitario.
Dexeryl te ayuda cada día
Fuentes:
- https://diabetes.org/diabetes/foot-complications
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5006568/
- Campos de Macedo, G. M. C., Nunes, S., & Barreto, T. (2016). Skin disorders in diabetes mellitus: an epidemiology and physiopathology review. Diabetology & Metabolic Syndrome, 8(1). https://doi.org/10.1186/s13098-016-0176-y
- N Chatterjee, C Chattopadhyay et al. : An observational study of cutaneous manifestations in diabetes mellitus in a tertiary care hospital of Eastern India. Indian J Endocrinol Metab. 2014; 18: 217–220. doi: 10.4103/2230-8210.129115.
- https://www.larousse.fr/encyclopedie/medical/xérose/17061
- Bristow I (2013) Emollients in the care of the diabetic foot. The Diabetic Foot Journal 16: 63-6
- Pavlovic MD, Milenkovic T, Dinic M, Misovic M, Dakovic D, Todorovic S, et al. The prevalence of cutaneous manifestations in young patients with type 1 diabetes. Diabetes Care. 2007; 30: 1964-7
- Kirsner RS, Yosipovitch G, Hu S, Andriessen A, Hanft JR, Kim PJ, Lavery L, Meneghini L, Ruotsi LC. Diabetic Skin Changes Can Benefit from Moisturizer and Cleanser Use: A Review. J Drugs Dermatol. 2019 Dec 1; 18(12): 1211-1217. PMID: 31860208
- https://medlineplus.gov/diabeticfoot.html
- A Lechner, M Akdeniz et al. : Comparing skin characteristics and molecular markers of xerotic foot skin between diabetic and non-diabetic subjects: An exploratory study; Journal of Tissue Viability; 28(4): 200-209
- https://www.ameli.fr/assure/sante/themes/diabete/diabete-symptomes-evolution/complications-pieds
- http://www.omedit-centre.fr/portail/gallery_files/site/136/2953/4197/4829/4830/4844.pdf
- https://www.revmed.ch/revue-medicale-suisse/2015/revue-medicale-suisse-477/pied-diabetique-infecte-du-diagnostic-a-la-prise-en-charge
- https://www.diabete.qc.ca/fr/vivre-avec-le-diabete/soins-et-traitements/soins-du-corps/le-diabete-et-le-soin-des-pieds
- J. Martini, C. Huertas et al. : Efficacy of an emollient cream in the treatment of xerosis in diabetic foot: a double-blind, randomized, vehicle=controlled clinical trial; JEADV 2017, 31, 743-747