Sécheresse Cutanée : Soins et Prévention Efficaces
Découvrez les causes, traitements et astuces de prévention pour combattre la sécheresse cutanée et retrouver une peau hydratée.

Sommaire
Qu'est-ce que la sécheresse cutanée ?¹
La sécheresse de la peau, ou xérose cutanée, est un état où la peau manque de composants hydrolipidiques essentiels. Cette condition se manifeste par une réduction de la quantité et/ou de la qualité des lipides et des substances hydrophiles, y compris ce qu'on appelle le facteur naturel d'hydratation (NMF).
Elle est plus fréquente avec l’âge, touchant ainsi près de 56 % des personnes d'âge moyen de 75 ans¹. Elle touche aussi bien les hommes que les femmes et peut sérieusement altérer la qualité de vie, surtout lorsque la peau sèche cause des démangeaisons.
Les signes objectifs de la sécheresse cutanée incluent une peau sèche, squameuse, rugueuse, terne et parfois grisâtre, avec une élasticité réduite, un aspect texturé grossier et des rides. Des rougeurs et des fissures peuvent également apparaître. Les signes subjectifs de la sécheresse comprennent des sensations de tiraillement, des démangeaisons, voire des douleurs ou des sensations de brûlure.
Bien que la sécheresse cutanée puisse toucher n'importe quelle partie du corps, elle affecte généralement plus fréquemment les zones ayant moins de glandes sébacées (glandes situées sous la peau, à la base des poils, qui participent à l’hydratation de la peau en sécrétant le sébum) telles que les jambes, les avant-bras, les mains et les pieds.
Causes Courantes de la Sécheresse de la Peau
La sécheresse de la peau est un symptôme complexe influencé par une multitude de facteurs, incluant des facteurs constitutionnels individuels, des facteurs environnementaux, et parfois des conditions dermatologiques sous-jacentes.

Facteurs Impactant la Barrière Cutanée¹
- Altération de la couche lipidique intercellulaire : La barrière de la peau dépend notamment de sa couche lipidique intercellulaire, composée de céramides, de stérols et d'acides gras libres. Des facteurs externes ou endogènes peuvent altérer cette composition lipidique, affectant ainsi la fonction barrière de la peau.
- Différenciation anormale des cellules cutanées : Des anomalies dans la différenciation des kératinocytes ou dans leur processus de desquamation, observées dans des conditions telles que le psoriasis et l'ichtyose, peuvent également compromettre la barrière cutanée.
- Diminution des facteurs d'hydratation : Une baisse du contenu en facteurs naturels d'hydratation (NMF) dans la peau, due à des facteurs environnementaux, à une hydratation interne insuffisante ou à une production interne réduite, participe àla sécheresse cutanée.
Causes Environnementales et Externes de la Sécheresse¹
Parmi les causes externes de la sécheresse de la peau, on retrouve les facteurs suivants :
- Facteurs environnementaux et climatiques : Le froid, l'air sec des intérieurs chauffés ou climatisés et une exposition importante au soleil peuvent contribuer à la xérose.
- Nettoyage de la peau : Les douches ou bains longs et chauds, ainsi que l'utilisation de savons alcalins et d'agents nettoyants, altèrent les lipides intercellulaires et le NMF de la peau.
- Facteurs professionnels : Le travail impliquant un contact fréquent avec l'eau ou des substances irritantes peut augmenter le risque de sécheresse.
Nettoyage fréquent de la peau
Substances irritantes
Causes endogènes et maladies associées
- Quand une condition sous-jacente cause la sécheresse cutanée¹
La xérose peut également être le symptôme d'une variété de maladies dermatologiques et systémiques sous-jacentes. Des pathologies comme l’eczéma, le psoriasis et l'ichtyose ont la sécheresse cutanée comme caractéristique principale. Par ailleurs, des maladies systémiques telles que les maladies rénales chroniques, le diabète, l’hypothyroïdie ou certains déséquilibres hormonaux peuvent se manifester par une peau sèche ou très sèche.
- Médicaments et Traitements¹
Certains médicaments, y compris les rétinoïdes, les corticostéroïdes topiques en usage prolongé et les diurétiques, ainsi que la radiothérapie, peuvent induire ou exacerber la sécheresse de la peau.

- L'impact de la sécheresse cutanée sur la santé de la peau¹
L'intégrité de la barrière cutanée est cruciale pour la protection contre les agents pathogènes, les produits irritants et les allergènes. Une altération de cette barrière augmente la vulnérabilité de la peau aux facteurs environnementaux nocifs et peut faciliter l'apparition de maladies dermatologiques. En outre, une peau très sèche et abîmée est plus susceptible de développer des infections cutanées et des ulcères, en particulier chez les personnes âgées. La sécheresse cutanée augmente également le risque de dermatite de contact, soulignant l'importance d'un diagnostic et d'un traitement précoces pour restaurer la fonction de barrière de la peau et prévenir d'éventuelles complications.
Prévention de la Sécheresse Cutanée¹ ²
Adopter une routine de soin adaptée est essentiel pour prévenir la sécheresse cutanée, surtout lorsque l'humidité de l'air diminue. Voici des recommandations dermatologiques pour préserver la santé de votre peau et éviter son dessèchement.
Adapter sa Routine de Bain
Pour minimiser l'impact négatif des bains et douches sur la peau sèche :
- Fermez la porte de la salle de bain pour conserver l'humidité.
- Préférez l'eau tiède à l'eau chaude.
- Limitez votre temps sous la douche ou dans le bain entre 5 à 10 minutes.
- Utilisez un nettoyant doux et sans parfum. Appliquez-le en quantité suffisante pour enlever la saleté sans créer une mousse épaisse.
- Séchez-vous en tamponnant votre peau avec une serviette, sans frotter.
- Appliquez un hydratant immédiatement après vous être séché pour piéger l'humidité dans la peau.
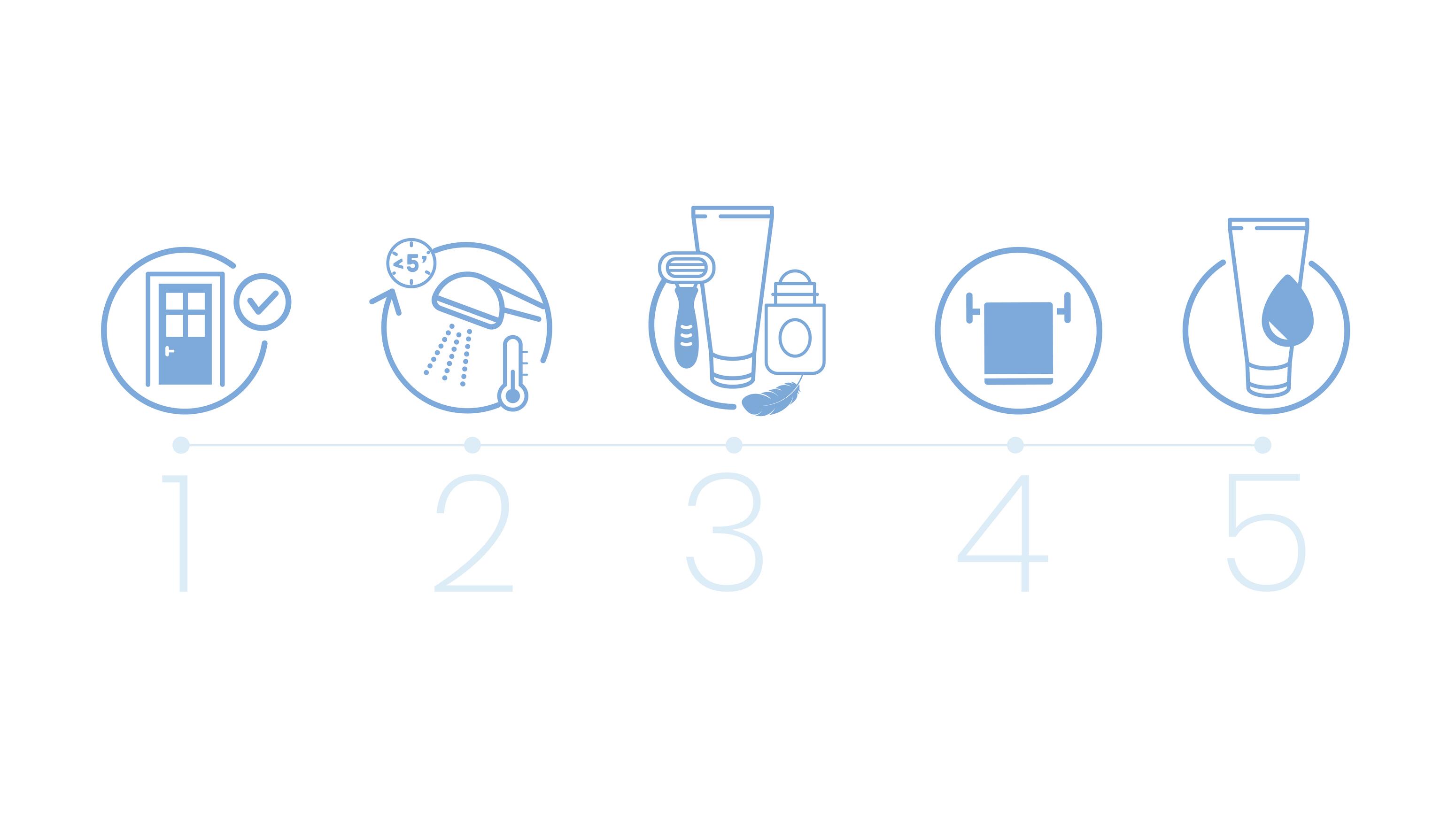
Hydratation Après le Nettoyage
L'application d'un hydratant juste après le lavage est essentielle. Les crèmes hydratantes, onguents et lotions aident à emprisonner l'humidité existante dans la peau.
Choix de Produits de Soin Doux
Privilégiez les crèmes hydratantes et produits de soin doux, dépourvus de substances irritantes ou allergisantes. Évitez ceux contenant de l'alcool, des acides alpha-hydroxylés (AHA), des parfums ou des rétinoïdes, qui peuvent retirer les lipides naturels de la peau.
Protection de la Peau
- Portez des gants : Protégez vos mains du froid, de l'eau et des substances chimiques en portant des gants.
- Vêtements et produits non-irritants : Portez des sous-vêtements en coton ou en soie et utilisez des détergents et produits hypoallergéniques non-irritants.
- Évitez la chaleur directe : Restez au chaud sans vous approcher trop près des sources de chaleur comme les cheminées, qui peuvent assécher votre peau.
- Humidifiez votre environnement : Utilisez un humidificateur pour ajouter de l'humidité à l'air de votre maison.
L'Importance de l'Hydratation Interne pour la Peau
L'hydratation interne joue un rôle essentiel dans la santé de la peau, en soutenant son élasticité et ses fonctions biologiques. Une consommation suffisante d'eau quotidienne (1,5 à 2 litres par jour, à augmenter en cas de fortes chaleurs ou d'effort physique intense) est essentielle pour prévenir la déshydratation cutanée et maintenir l'hydratation interne de la peau.
Comment protéger sa peau ?
Porter des gants
Eviter les textiles irritants
Eviter la chaleur directe
Utiliser un humidificateur
Comment Traiter la Sécheresse Cutanée ?
L'Hydratation au Cœur de la Lutte contre la Sécheresse¹
Le traitement topique de la sécheresse de la peau repose sur une hydratation optimale. L'application de composants hydrophiles, comme le glycérol ou l'urée, joue un rôle crucial dans cette démarche. Ces substances, en raison de leur faible poids moléculaire, pénètrent le stratum corneum, où elles agissent comme des facteurs naturels d'hydratation (NMF) ou comme des humectants, captant et retenant l'eau dans la peau pour pallier au manque d'hydratation.
Le Rôle Clé des Lipides dans le Maintien de la Barrière Cutanée¹
Les lipides sont essentiels au maintien de la fonction barrière de la peau, prévenant la perte en eau transépidermique et améliorant l'hydratation cutanée. Les ingrédients lipophiles, tels que les huiles, les graisses, ou les cires, ne pénètrent pas la peau en raison de leur poids moléculaire élevé mais forment une couche protectrice à la surface de la peau. Par ailleurs, les lipides physiologiques tels que les céramides, le cholestérol, et les acides gras libres, peuvent restaurer la matrice lipidique intercellulaire, renforçant ainsi la fonction barrière de la peau.
Comment Choisir les Bons Produits Hydratants ?¹
- Choix de la formulation
Pour choisir efficacement un produit hydratant, il est crucial de comprendre la composition des bases topiques. Celles-ci sont classées en quatre catégories principales : les lotions hydrophiles (huile dans eau), les lotions lipophiles (eau dans huile), les crèmes hydrophiles, et les crèmes lipophiles. La sélection doit se baser sur l'état de la peau et le stade de la sécheresse cutanée.
Pour les peaux très sèches, des produits et crèmes hydratantes riches en lipides sont préférables pour leur capacité à réduire la perte en eau transépidermique et à améliorer l'hydratation
Il est également important de sélectionner des produits contenant à la fois des composants hydrophiles et lipophiles, capables d'imiter ou de restaurer la fonction de la barrière cutanée. Des études démontrent que l'utilisation combinée de NMF, d'humectants comme le glycérol, et de composants lipophiles comme la vaseline offre une amélioration significative de la fonction barrière et de l'hydratation de la peau par rapport à l'utilisation de bases seules.

En Cas de Démangeaisons (Prurit)
Une hydratation efficace et un réapprovisionnement en lipides de la peau peuvent également avoir des effets antiprurigineux. Si nécessaire, des ingrédients antiprurigineux topiques tels que le polidocanol peuvent être ajoutés au traitement. Pour les prurits persistants ou généralisés, une évaluation diagnostique approfondie par un médecin est nécessaire.
Gestion des Rougeurs (Erythème)
Si un érythème se développe, il est important d'en chercher la cause en consultant un médecin. Outre une réhydratation efficace et un réapprovisionnement en lipides, le traitement peut inclure des ingrédients apaisants tels que la licochalcone A.


Traitement de la Desquamation
Le stratum corneum se renouvelle continuellement et subit un processus de desquamation naturel et généralement invisible. La desquamation devient visible lorsque les cornéocytes sont éliminés en grands groupes. Cela peut survenir en cas de carence en NMF, comme dans la dermatite atopique, ou en cas de perturbation des lipides intercellulaires. Pour traiter la desquamation, l'urée est recommandée indépendamment de la gravité clinique mais elle ne doit pas être utilisée sur des lésions ouvertes ou chez les enfants de moins de 2 ans en raison de son effet irritant.
Prise en Charge des Fissures
Les fissures souvent douloureuses et susceptibles de favoriser une infection, se développent typiquement dans les zones avec peu ou sans glandes sébacées telles que la plante des pieds. Pour leur prévention, des préparations topiques contenant de l'urée sont recommandées.

Place des remèdes Naturels dans la Stratégie de Soin
Les remèdes naturels bien que potentiellement bénéfiques, doivent être utilisés en complément d'un régime de soin de la peau adapté et, en cas de maladies cutanées, ne doivent pas remplacer les conseils ou les traitements topiques prescrits par des professionnels au cours d’une consultation médicale.³ ⁴ ⁵

• Les Huiles Végétales : Corps Gras Occlusifs¹ ³
Les huiles végétales pourraient constituer des remèdes naturels et avoir une place dans le traitement topique de la xérose cutanée mais leur importance clinique demeure peu étudiée. Il est essentiel de les choisir judicieusement en fonction de leur composition en acides gras oméga-6 et de leur méthode d'extraction, en privilégiant les huiles pressées à froid et riches en acide linoléique.
Bien que l'huile d'olive soit traditionnellement valorisée dans les soins quotidiens de la peau, elle est riche en acide oléique, acide gras monoinsaturé qui peut compromettre la barrière cutanée et augmenter la perte d'eau. A l’opposé, les huiles d'amande, de soja, d'avocat et de coco créent un film protecteur occlusif qui réduit la perte d'eau transépidermique au même titre que l’huile de paraffine.
L'association d'huiles avec des substances réhydratantes est plus efficace que leur utilisation isolée. Leur intégration en complément d’autres traitements hydratants pourrait offrir une approche supplémentaire pour maintenir l'hydratation cutanée et renforcer la barrière cutanée. Des effets indésirables à types de brûlure, érythème ou réaction allergique sont possibles. En particulier, les huiles essentielles peuvent induire une dermatite de contact allergique et sont donc à éviter.
• L’Aloe Vera : Humectant et Hydratant⁴
L'aloe vera possède une action hydratante via un effet humectant dû à ses polysaccharides et acides aminés qui attirent et retiennent l'eau dans l'épiderme. Des études montrent que l’utilisation d’extraits d’aloe vera augmente significativement l'hydratation cutanée sans affecter négativement la barrière de la peau, grâce à un effet humectant plutôt qu'occlusif.
Bien que l'aloe vera seul puisse ne pas suffire pour le traitement topique des cas sévères de xérose cutanée, son utilisation dans le cadre d'une approche thérapeutique plus large peut constituer une approche intéressante.


• Le Miel et son Rôle dans l'Hydratation de la Peau Sèche⁵
Le miel, traditionnellement reconnu pour ses propriétés bénéfiques, est un hydratant naturel efficace, grâce à sa capacité à attirer et retenir l'humidité dans la peau. Son action hydratante provient principalement de sa richesse en sucres, tels que le fructose et le glucose, qui favorisent la rétention d'eau dans le stratum corneum. En outre, la présence d'acides aminés et d'acides organiques contribue aux facteurs naturels d'hydratation, renforçant ainsi son effet humectant. Néanmoins, il devrait être envisagé comme un complément aux soins quotidiens dermatologiques standards plutôt que comme un traitement unique.
DEXERYL Crème Emolliente : Hydratation et Protection pour les Peaux Sèches et Très Sèches
DEXERYL Crème Emolliente est votre allié contre la sécheresse cutanée, grâce à sa composition unique, sans produit irritant tels que parfums ou parabènes, et riche en actifs hydrophiles et lipophiles :
- Le glycérol attire l'hydratation vers l'épiderme pour un soulagement immédiat et durable de la xérose cutanée.
- La vaseline et la paraffine forment un film protecteur à la surface de la peau, la préservant ainsi des agressions extérieures et de la perte d'hydratation.
Dexeryl est votre soin quotidien idéal pour une peau souple, hydratée et protégée.

Références
1. Augustin M, Wilsmann-Theis D, Körber A, Kerscher M, Itschert G, Dippel M, Staubach P. Diagnosis and treatment of xerosis cutis - a position paper. J Dtsch Dermatol Ges. 2019 Nov;17 Suppl 7:3-33.
2. AAD. Dermatologists’ top tips for relieving dry skin. American Academy of Dermatology Association. 2024 [Internet]. Disponible sur: https://www.aad.org/public/everyday-care/skin-care-basics/dry/dermatologists-tips-relieve-dry-skin
3. Vaughn AR, Clark AK, Sivamani RK, Shi VY. Natural Oils for Skin-Barrier Repair: Ancient Compounds Now Backed by Modern Science. Am J Clin Dermatol. 2018 Feb;19(1):103-117.
4. Dal'Belo SE, Gaspar LR, Maia Campos PM. Moisturizing effect of cosmetic formulations containing Aloe vera extract in different concentrations assessed by skin bioengineering techniques. Skin Res Technol. 2006 Nov;12(4):241-6.
5. Burlando B, Cornara L. Honey in dermatology and skin care: a review. J Cosmet Dermatol. 2013 Dec ;12(4):306-13.
- Découvrir Peau Sèche sur les Jambes : Solutions et Préventions Efficaces
Peau Sèche sur les Jambes : Solutions et Préventions Efficaces










