Diferentes tipos de eccema: ¿Cómo reconocerlos?
Actualizado el , validado por la dirección médica.
Explora los diferentes tipos de eccema, sus síntomas característicos y algunas soluciones prácticas de tratamiento.
Principales tipos de eccema: Descripción, síntomas y diagnóstico

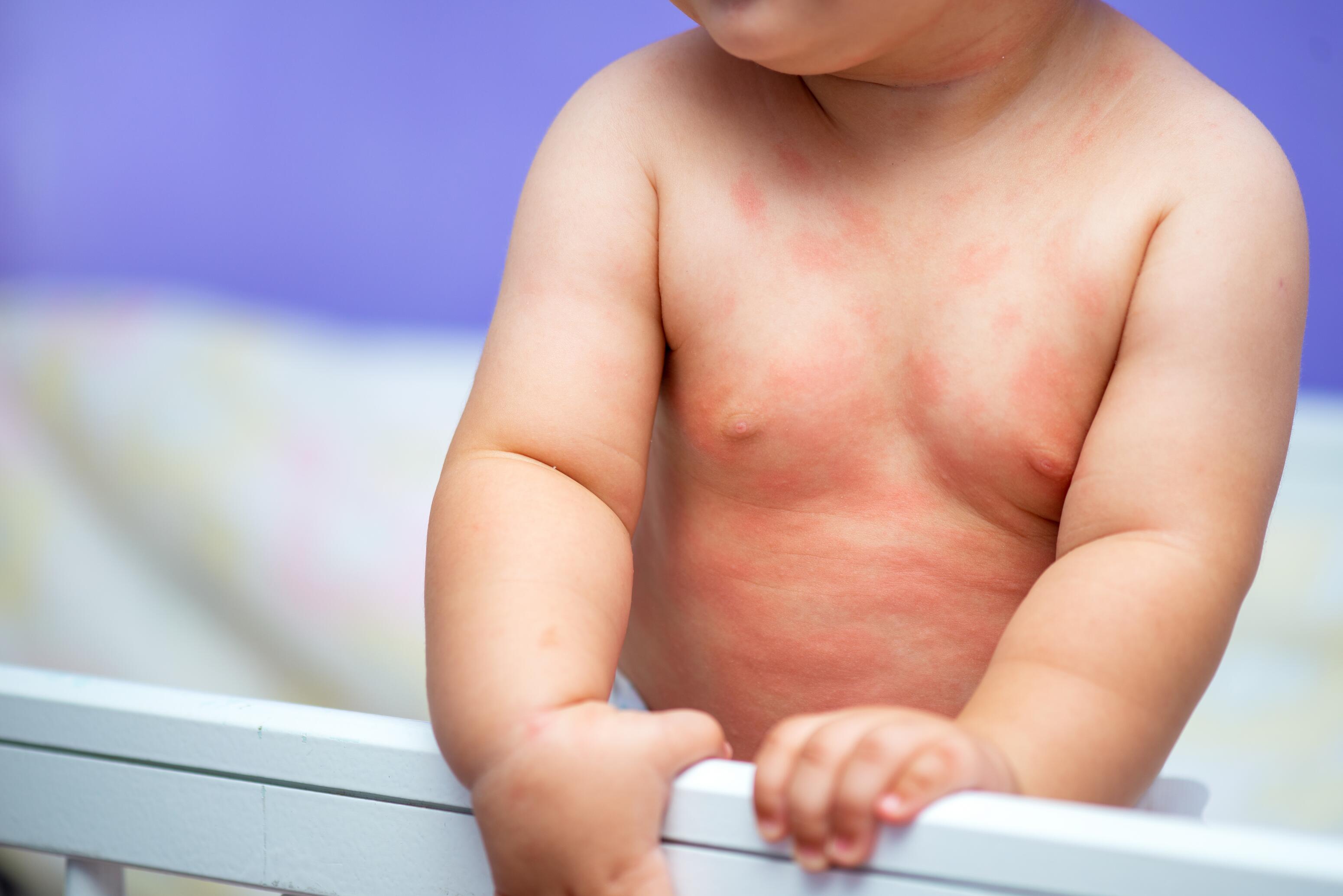
Eccema atópico¹
La enfermedad cutánea inflamatoria crónica más frecuente, la dermatitis atópica, también denominada eccema atópico, suele afectar a bebés con antecedentes familiares de atopia (eccema, asma o rinitis alérgica). Su síntomas incluyen sequedad de la piel, comezón y lesiones como manchas rojas, ampollas, supuración y costras. El eccema atópico suele oscilar entre ciclos de brotes con aparición o exacerbación de síntomas y fases de remisión con síntomas escasos o nulos.
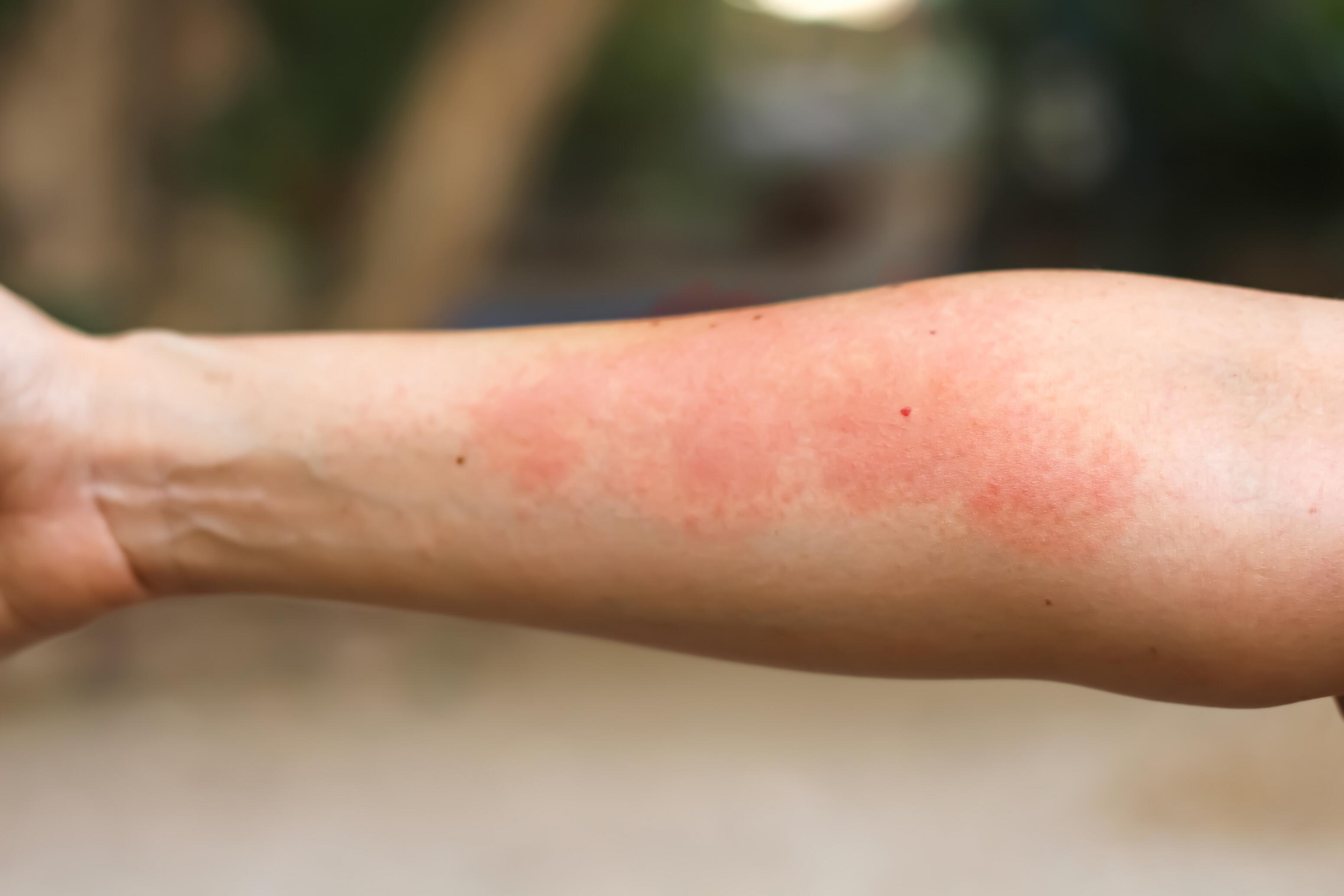
Eccema de contacto²
Existen dos tipos de eccema de contacto: irritante y alérgico. Se producen directamente en las zonas afectadas cuando la piel entra en contacto con un irritante o alérgeno (básicamente las manos, el cuello y el rostro).
El diagnóstico de la dermatitis de contacto requiere una consulta con un médico (teniendo en cuenta la ocupación laboral, las aficiones, el uso de tratamientos tópicos, etc.). Las pruebas localizadas son la regla de oro para identificar las sustancias específicas causantes del eccema de contacto alérgico.

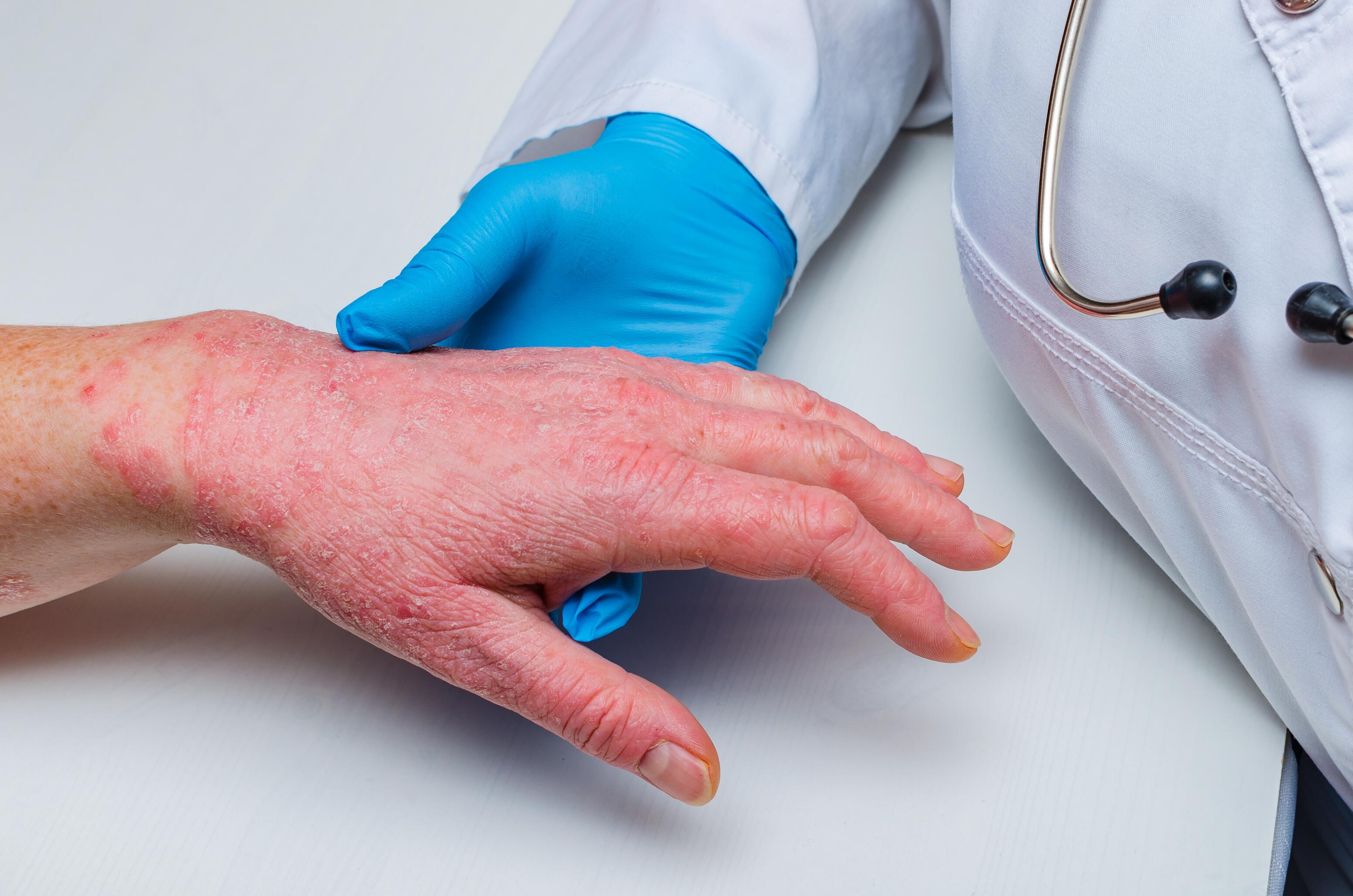
Eccema crónico de las manos³
El eccema crónico de las manos provoca sequedad cutánea, manchas rojas, comezón, sensación de quemazón, grietas profundas y a veces dolorosas, o incluso úlceras con sangrado. Es un tipo de eccema en adultos, normalmente relacionado con el trabajo.
Dishidrosis⁴ ⁵
La dishidrosis es una forma de eccema con ampollas que cursa con brotes. Se caracteriza por la presencia de vesículas, en ocasiones llenas de líquido, en las palmas de las manos y plantas de los pies o en los bordes de los dedos de manos y pies. Generalmente cursa con comezón intensa, o incluso sensación de quemazón.

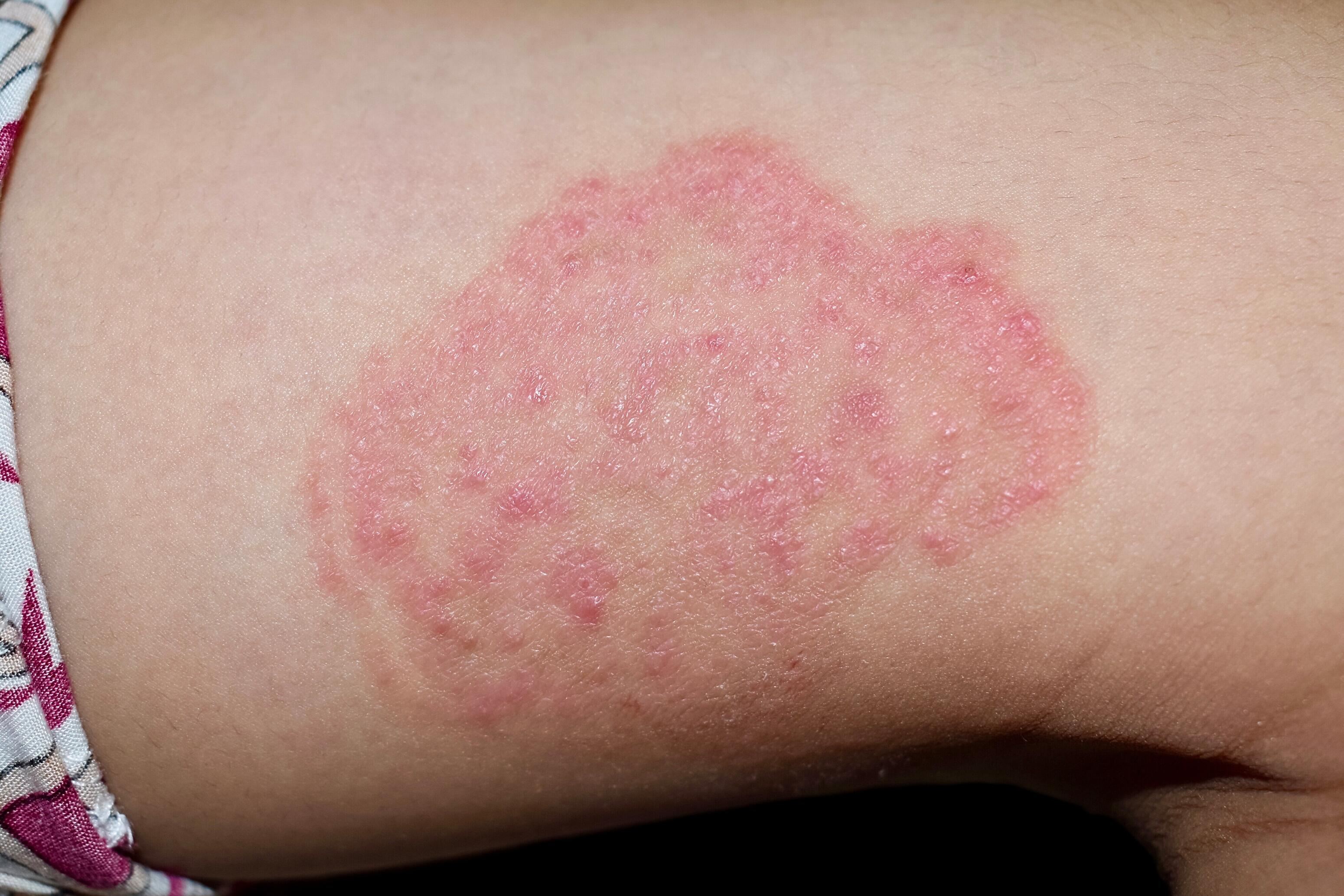
Eccema numular⁶
El eccema numular es un tipo de eccema crónico caracterizado por lesiones en forma de monedas. Estas manchas suelen aparecer en piernas, brazos y manos. Están bien definidas, a veces supuran y están cubiertas de costras o escamas.
Dermatitis seborreica⁷
Esta forma de eccema crónico afecta básicamente a las zonas de la piel ricas en glándulas sebáceas, como el cuero cabelludo, el rostro y el pecho. Los síntomas son manchas rojas cubiertas de escamas secas que se desprenden en forma de caspa. Estas escamas también pueden ser aceitosas y amarillentas.

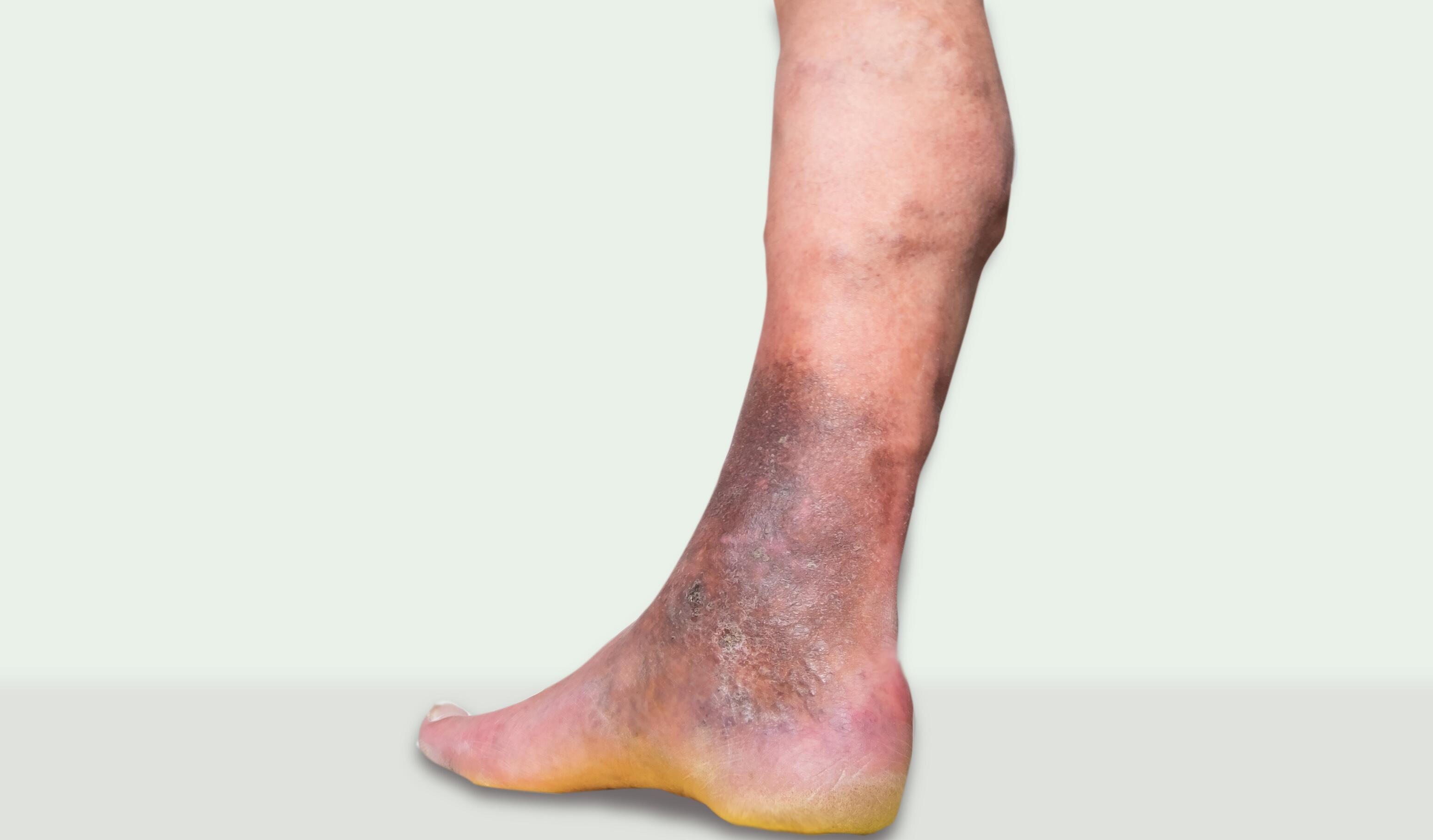
Eccema varicoso⁸
También denominado dermatitis de estasis, este tipo de eccema crónico se debe a trastornos venosos. Los síntomas suelen aparecer alrededor de los tobillos o en la parte delantera de las piernas: comezón, rojeces, piel gruesa y escamosa, supuración y ulceración.
En caso de duda, un médico puede recetar un doppler venoso por ultrasonidos.
¿Qué causa los diferentes tipos de eccema?
Causas comunes de todos los eccemas¹ ⁹
Las causas del eccema incluyen una compleja interacción entre varios factores:
- La piel presenta anomalías estructurales que le impiden retener el agua, lo que la hace porosa a las agresiones externas.
- Los factores ambientales (meteorología, infecciones, etc.) desencadenan los síntomas del eccema.
Causas comunes de algunos eccemas (excepto el eccema seborreico y el varicoso)¹ ⁹
Ciertos tipos de eccema pueden verse favorecidos por:
- Las mutaciones genéticas, en su mayoría hereditarias, afectan al sistema inmunitario y la piel.
- El sistema inmunitario está desregulado; reacciona de forma alérgica.
- Los factores psicológicos (estrés) impulsan la inmunidad hacia una respuesta alérgica y alteran la integridad de la epidermis.
Causas comunes de los diferentes tipos de eccema
Sistema inmunitario desregulado
Piel permeable a agresiones externas
Factores psicológicos
Factores ambientales
Causas y factores desencadenantes específicos de los diferentes tipos de eccema
Eccema atópico¹
Los factores desencadenantes de la dermatitis atópica, una enfermedad genética y ambiental, varían de una persona a otra. Entre los más comunes están los alérgenos ambientales (polen, hongos o ácaros del polvo), las hipersensibilidades y alergias alimentarias, los agentes irritantes (jabones o tabaco), el clima y las infecciones.
Dermatitis de contacto²
La dermatitis de contacto irritativa deriva de la exposición directa a un agente irritante que daña la piel, como:
- Sustancias químicas: detergentes, disolventes y ácidos.
- Jabones y limpiadores.
- Exposición frecuente y prolongada al agua, especialmente al agua caliente.
La dermatitis de contacto alérgica está causada por una reacción alérgica relacionada con la sensibilidad de la piel a una sustancia específica, como:
- Níquel (en joyas y botones de denim).
- Perfumes y conservantes (cosméticos y lociones).
- Goma (guantes de látex).
- Colas y adhesivos (vendas y productos de artesanía).
- Medicamentos tópicos (sustancias activas y excipientes).
Eccema crónico de las manos³
Hay varios factores que agravan este tipo de eccema crónico: agentes irritantes químicos, agua, frío y cambios meteorológicos, fricción repetida de las manos (por ejemplo, cocineros o enfermeras) y traumatismos, algunos medicamentos o infecciones cutáneas.
Dishidrosis⁴ ⁵
Sus principales factores desencadenantes son el estrés crónico, la sudoración excesiva, la exposición prolongada a la humedad, los cambios estacionales, las infecciones fúngicas y el tabaquismo.
Eccema numular⁶
Las causas del eccema numular no se conocen con exactitud, pero se han identificado varios factores desencadenantes: lesiones cutáneas, infecciones, meteorología, ciertas enfermedades (trastornos tiroideos) y tratamientos.
Dermatitis seborreica⁷
Aunque no se han descrito sus causas exactas, esta enfermedad crónica está relacionada con una producción excesiva de sebo en las zonas ricas en glándulas sebáceas. Este exceso de sebo favorece el crecimiento del hongo Malassezia presente de forma natural en la piel, con la consiguiente inflamación cutánea.
Sus factores favorecedores son los ciclos hormonales, ciertas enfermedades (VIH, Parkinson, depresión y trastornos alimentarios), medicamentos, higiene personal inadecuada, alcohol y dieta.
Eccema varicoso⁸
Este eccema se asocia con mayor frecuencia a la insuficiencia venosa crónica. Por lo tanto, sus factores de riesgo son la edad, la inmovilidad, el sobrepeso, las lesiones y traumatismos en las piernas, los antecedentes de trombosis venosa profunda y las infecciones cutáneas.
Manejo y prevención de los diferentes tipos de eccema
Eccema atópico¹
La prevención y el tratamiento de la dermatitis atópica incluyen:
- Uso regular de emolientes para hidratar la piel, reforzar su cohesión y prevenir los brotes.
- Reducir los factores desencadenantes: evitar cuando sea posible los alérgenos y agentes irritantes, y prevenir el estrés.
- Corticosteroides tópicos para reducir la inflamación y la comezón.
- Tratamientos excepcionales en algunos casos.
Eccema de contacto²
El tratamiento del eccema de contacto requiere básicamente identificar y evitar las sustancias implicadas. Cuando esto no sea posible, es esencial llevar ropa protectora. Los emolientes son necesarios para hidratar y restaurar la integridad de la piel, y los médicos pueden recetar corticosteroides tópicos de alta potencia para reducir la inflamación.
Eccema crónico de las manos³
Su tratamiento combina varios elementos:
- Evita los factores desencadenantes siempre que sea posible (incluida la reclasificación profesional).
- Protege la piel con guantes y ropa adecuada.
- Hidratación regular de la piel con emolientes.
- Medicamentos tópicos (corticosteroides).
- Tratamientos sistémicos si son necesarios.
Dishidrosis⁴ ⁵
Los tratamientos incluyen la aplicación diaria de emolientes para hidratar la piel y corticosteroides tópicos para reducir la comezón. Un dermatólogo puede recetar tratamientos sistémicos (corticosteroides orales, inmunosupresores o fototerapia) en los casos severos.
Eccema numular⁶
Su tratamiento pretende restaurar la barrera cutánea mediante la aplicación regular de emolientes. Los médicos pueden recetar corticosteroides tópicos para reducir la inflamación y la comezón.
Dermatitis seborreica⁷
El manejo se basa en cambios en el estilo de vida (disminución del estrés, mejora del sueño e higiene personal), hidratación de la piel con emolientes, medicamentos antifúngicos (lociones y shampoos) y corticosteroides tópicos ocasionales.
Eccema varicoso⁸
El tratamiento consiste en manejar la insuficiencia venosa mediante una compresión venosa. La aplicación de emolientes ayuda a hidratar la piel, y los corticosteroides tópicos reducen la inflamación.
Preguntas frecuentes
Los signos clínicos de la dermatitis atópica son piel seca y escamosa, comezón (o prurito) y manchas rojas en la piel parecidas a las del eccema. Suelen localizarse en los pliegues de codos, rodillas y cuello. Estas lesiones pueden supurar, formar costras y engrosarse gradualmente.
La diferencia entre el microbioma de una piel sana y el de una piel atópica es la diversidad y el equilibrio de las bacterias. Un microbioma sano tiene una gran variedad de bacterias beneficiosas, que aportan una barrera protectora eficaz. En cambio, la piel atópica suele presentar una menor diversidad, con un desequilibrio en favor de las especies patógenas. Este desequilibrio puede alterar las respuestas inmunitarias, haciendo que la piel sea más vulnerable a la irritación y la infección. En resumen, la composición del microbioma influye en la salud de la piel, diferenciando la piel equilibrada de la piel atópica.
References
1. Kolb L, Ferrer-Bruker SJ. Atopic Dermatitis. National Library of Medicine. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK448071/
2. Litchman G, Nair PA, Atwater AR, et al. Contact Dermatitis. National Library of Medicine. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK459230/
3. Dubin C, Del Duca E, Guttman-Yassky E. Drugs for the Treatment of Chronic Hand Eczema: Successes and Key Challenges. Ther Clin Risk Manag. Décembre 2020;16:1319-1332.
4. Calle Sarmiento PM, Chango Azanza JJ. Dyshidrotic Eczema: A Common Cause of Palmar Dermatitis. Cureus. Octobre 2020;12(10):e10839.
5. Wollina U. Pompholyx: a review of clinical features, differential diagnosis, and management. Am J Clin Dermatol. 2010;11(5):305-14.
6. Robinson CA, Love LW, Farci F. Nummular Dermatitis. National Library of Medicine. Treasure Island (FL): StatPearls Publishing; 2022 Oct. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK565878/
7. Tucker D, Masood S. Seborrheic Dermatitis. National Library of Medicine. Treasure Island (FL): StatPearls Publishing; 2023 Jan. [Disponible sur :] https://www.ncbi.nlm.nih.gov/books/NBK551707/
- Descubrir Causas del eccema: ¿Por qué se produce y cómo prevenirlo?
Causas del eccema: ¿Por qué se produce y cómo prevenirlo?
- Descubrir Síntomas del eccema: Identificación y comprensión
Síntomas del eccema: Identificación y comprensión